 © Der Hausarzt
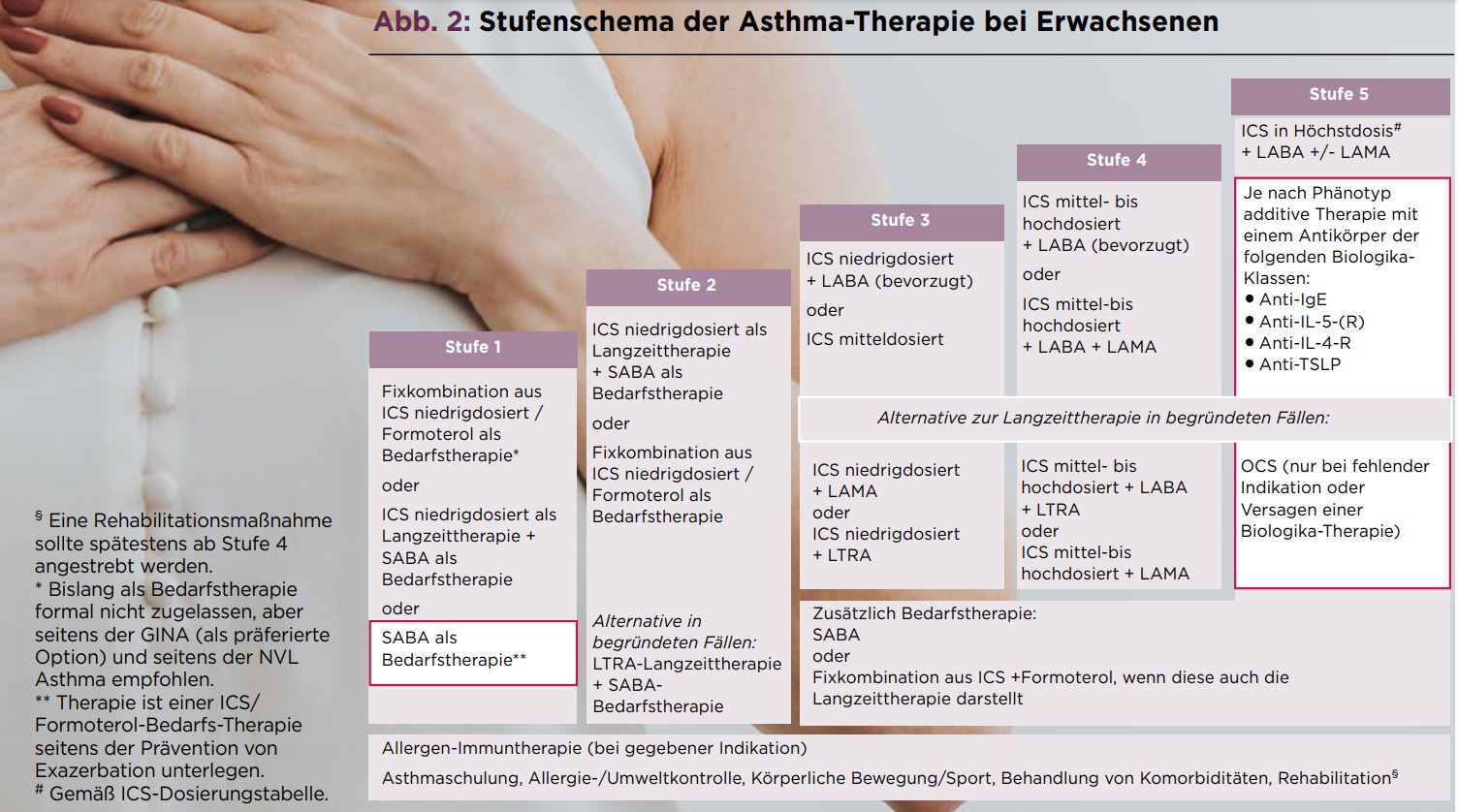
© Der HausarztStufenschema der Asthma-Therapie bei Erwachsenen
Der Unterschied auf Stufe 1 mag auf den ersten Blick gering erscheinen, ist es aber nicht. Die NVL nennt auf Stufe 1 die Fixkombination aus niedrig dosiertem ICS plus Formoterol gleichberechtigt neben einer ausschließlichen Bedarfstherapie mit einem SABA. Die Fixkombination empfiehlt sie vor allem für Patienten, die mit einem SABA allein nicht ausreichend kontrolliert sind, aber für eine ICS-Langzeittherapie nicht genügend adhärent sind.
Demgegenüber wertet die Facharzt-Leitlinie die alleinige Gabe eines SABA als Bedarfstherapie in einer Fußnote ab: “Eine SABA-Bedarfs-Therapie ist einer ICS/Formoterol-Bedarfs-Therapie seitens der Prävention von Exazerbation unterlegen.”
Diese Aussage ist schon deswegen unsinnig, weil SABA reine Notfallmedikamente sind und für sie nie der Anspruchbestand, präventiv gegen Exazerbationen zu wirken. Die Aussage hat aber erhebliche finanzielle Konsequenzen, denn damit wird die fixe Kombination aus zwei Substanzen zur Regel erhoben.
Womit wird das belegt?
Besonders ärgerlich ist, dass als Begründung eine u.a. von AstraZeneca finanzierte Studie** aus dem New England Journal of Medicine mit fragwürdigem Design genannt wird.
Was ist an dieser Studie fragwürdig?
Zum einen wurden darin Patienten mit sogenanntem mildem Asthma untersucht. Laut GINA 2022 sollte dieser Begriff in der klinischen Praxis aber vermieden werden. Die fragwürdige Definition von mildem Asthma schließt eine Exazerbation mit ein.
Ferner wird in ihr nicht zwischen persistierendem und saisonalem Asthma unterschieden. Die Mehrzahl der Patienten hat saisonales Asthma. Diese können in der Pollensaison in eine schwere Exazerbation geraten, und dann liegt eben kein mildes Asthma mehr vor.
Die Patienten wurden jedoch unabhängig von ihrer Asthmaform für ein ganzes Jahr fest in drei Gruppen eingeteilt:
- Die erste Gruppe durfte nur bei Bedarf das SABA Salbutamol (synonym mit der in der Studie verwendeten Bezeichnung Albuterol) bis zu 16 Hübe zu je 100 µg pro Tag anwenden.
- Die zweite Gruppe erhielt ganzjährig eine Dauertherapie aus täglich einer Inhalation von 200 µg Budesonid plus einer Bedarfstherapie mit bis zu 16 Hüben Salbutamol zu je 100 µg pro Tag.
- Die dritte Gruppe durfte bei Bedarf bis zu acht Hübe der Fixkombination Budesonid (200 µg) plus Formoterol (6 µg) anwenden.
Damit waren Patienten mit saisonalem Asthma in der zweiten und dritten Gruppe die meiste Zeit des Jahres übertherapiert, denn wenn keine Pollen fliegen, benötigen sie in der Regel auch kein ICS.
Wie wurde die Wirksamkeit der Medikation beurteilt?
Primärer Endpunkt war die Rate von Exazerbationen pro Jahr. Eine Exazerbation war definiert als Notwendigkeit für eine ärztliche Konsultation, die Verordnung eines systemischen Kortikoids oder eine Episode mit mehr als 16 Hüben Salbutamol bzw. 8 Hüben aus Budesonid plus Formoterol innerhalb von 24 Stunden.
Zu welchem Ergebnis kam die Studie?
Unter der ganzjährigen Bedarfsmedikation mit der Fixkombination war die Rate der Exazerbationen pro Jahr niedriger als unter alleiniger Bedarfstherapie mit Salbutamol und etwa so hoch wie unter Dauertherapie mit Budesonid plus Salbutamol bei Bedarf. Unter SABA allein war die Rate deutlich höher.
Wie sind diese Zahlen aus Ihrer Sicht zu interpretieren?
Wenn Patienten mit saisonalem Asthma eine Verschlechterung erlebten, waren diejenigen in der Gruppe der Fixkombination die einzigen, die leitliniengerecht behandelt wurden, und kamen damit natürlich gut zurecht.
Daraus aber zu schließen, dass die Fixkombination der ausschließlichen Gabe eines SABA bei Bedarf überlegen sei, ist geradezu skandalös, denn man hat diejenigen Patienten mit saisonalem Asthma, die über das ganze Jahr nur Salbutamol bei Bedarf anwenden durften, gezielt in die Exazerbation laufen lassen.
Man hat über das Design der Studie genau das gemacht, wovor Leitlinien warnen, nämlich dass die Patienten an ihrer Monotherapie mit einem SABA festhalten, auch wenn sie damit nicht auskommen.
Ein weiterer Unterschied zur NVL besteht in der Beurteilung des Biomarkers FeNO (Anteil des ausgeatmeten Stickstoffmonoxids). Während die neue Facharzt-Leitlinie diesen – nicht von der GKV bezahlten – Test für “unverzichtbar” hält, äußert sich die NVL dazu sehr zurückhaltend.
Ich halte diese Messung sowohl in der Diagnostik als auch in der Therapie in den meisten Fällen für entbehrlich. Im hausärztlichen Bereich dürfen wir diesen Test getrost ignorieren. Bei schwerem oder sehr instabilem Asthma kann er sinnvoll sein.
Die Facharzt-Leitlinie hebt auch die Bedeutung digitaler Unterstützungssysteme wie Telemedizin und Apps hervor.
Für jüngere Asthmapatienten, die für diese Technik offen sind, kann das sicher hilfreich sein. Die Nutzung solcher Technik darf aber nicht die ärztliche Beratung ersetzen!
Vielen Dank für das Gespräch.
Quellen:
* Lommatzsch M, et al. S2k-Leitlinie zur fachärztlichen Diagnostik und Therapie von Asthma 2023, herausgegeben von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin e.V. AWMF-Register-Nr. 020-009 unter www.hausarzt.link/76Xd7
** Beasley R, Holliday M, Reddel HK et al. Controlled Trial of Budesonide-Formoterol as Needed for Mild Asthma. N Engl J Med 2019; 380: 2020–2030. doi 10.1056/NEJMoa1901963


